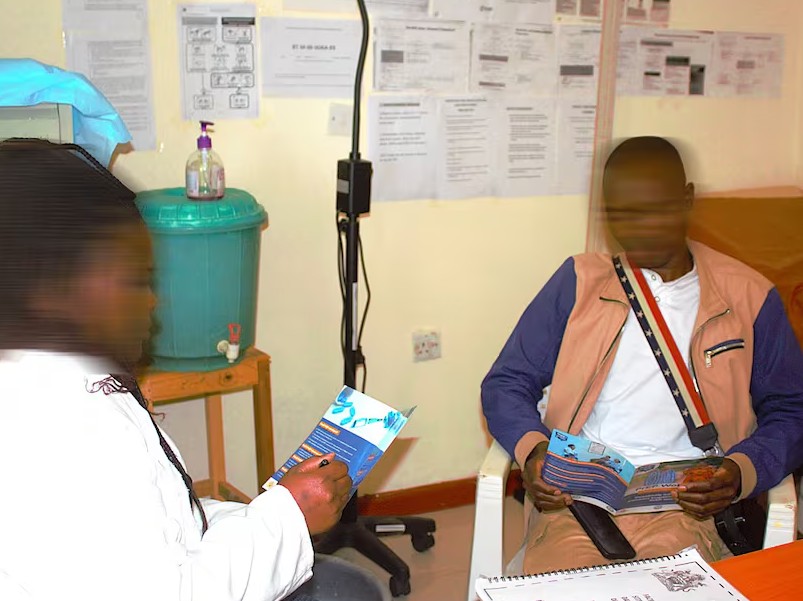
Miles de personas LGBTIQ+ perdieron acceso a atención médica tras el cierre de programas financiados por Estados Unidos en Malaui, mientras voluntarios intentan sostener una red de asistencia insuficiente frente al colapso del sistema.
La reducción de fondos estadounidenses destinados a programas de salud en Malaui provocó el cierre masivo de clínicas comunitarias que brindaban atención especializada a personas LGBTIQ+, generando una crisis sanitaria en uno de los países con mayores índices de discriminación hacia esta población en África.
El impacto de los recortes se siente especialmente entre pacientes con VIH, usuarios de profilaxis preexposición (PrEP) y personas que dependían de servicios de salud mental y acompañamiento especializado.
El cierre de clínicas dejó a miles sin atención médica
La crisis comenzó tras la suspensión de fondos del Plan de Emergencia del Presidente para el Alivio del Sida (PEPFAR), el histórico programa de Estados Unidos lanzado en 2003 para combatir el VIH a nivel global.
Como consecuencia, varias organizaciones que operaban clínicas comunitarias en Malaui debieron cerrar sus puertas casi de inmediato.
Según datos de organizaciones locales:
- Más de 15.000 personas LGBTIQ+ quedaron afectadas por el cierre de programas sanitarios.
- Cerca de 1.921 pacientes que recibían PrEP perdieron seguimiento estructurado.
- Entre 80% y 90% de los usuarios transferidos a hospitales públicos dejaron de asistir a controles médicos.
Discriminación y miedo en hospitales públicos
Para muchos pacientes, el sistema público de salud no representa una alternativa segura.
Diversos testimonios denuncian situaciones de discriminación, humillación y exposición pública dentro de hospitales estatales, donde las personas LGBTIQ+ aseguran recibir maltrato por parte de trabajadores sanitarios.
En Malaui, las relaciones entre personas del mismo sexo continúan criminalizadas, un contexto legal que profundiza el temor de esta población a buscar asistencia médica en instituciones gubernamentales.
Organizaciones locales advierten que la falta de confidencialidad y el estigma social están provocando el abandono de tratamientos esenciales, especialmente entre personas con VIH.
Ante el colapso de la red de atención especializada, voluntarios de organizaciones como CEDEP recorren barrios y comunidades para asistir de manera informal a pacientes que perdieron seguimiento médico.
Entre sus tareas se encuentran:
Seguimiento puerta a puerta
Realizan visitas domiciliarias para controlar pacientes que abandonaron consultas.
Retiro de medicación
Recogen documentación sanitaria de usuarios para gestionar medicamentos en hospitales públicos.
Apoyo económico personal
Muchos voluntarios cubren gastos de transporte y asistencia con recursos propios.
Sin embargo, reconocen que el esfuerzo comunitario no puede reemplazar una estructura sanitaria formal.
Aumenta el riesgo de nuevas infecciones y resistencia a medicamentos
Expertos en salud pública alertan sobre consecuencias graves a mediano y largo plazo si la situación no se revierte.
Entre los principales riesgos detectados figuran:
Interrupción de tratamientos antirretrovirales
Pacientes con VIH abandonan o suspenden su medicación por miedo o falta de acceso.
Uso incorrecto de medicamentos
Se reportaron casos de personas que comparten antirretrovirales sin supervisión médica.
Menor acceso a prevención
La distribución de preservativos y PrEP cayó drásticamente.
Especialistas advierten que esto podría provocar un aumento sostenido en la incidencia del VIH durante los próximos años.
Más de 4.500 trabajadores sanitarios perdieron sus empleos
La crisis también impactó sobre el personal médico.
De acuerdo con cifras de ONUSida:
- 4.500 trabajadores de salud quedaron desempleados.
- Entre ellos, 247 enfermeros y 1.600 asistentes de diagnóstico.
Muchos de estos profesionales estaban específicamente capacitados para trabajar con poblaciones marginadas y reducir barreras de acceso sanitario.
El Gobierno busca alternativas, pero la respuesta es insuficiente
El Gobierno de Malaui intentó absorber la demanda trasladando pacientes al sistema público y reforzando algunos hospitales.
No obstante, organizaciones y expertos coinciden en que la respuesta estatal resulta limitada frente al volumen de personas afectadas y las barreras estructurales de discriminación existentes.
Mientras tanto, países europeos y organismos internacionales analizan posibles mecanismos de financiamiento alternativo para reactivar programas de atención.